Острый синусит относится к ЛОР заболеваниям, и проявляется в виде воспалительного процесса в полостях околоносовых пазух. Острая форма болезни протекает с выраженной симптоматикой и ухудшает качество жизни больного. Кроме того острый синусит может привести к серьезным нарушениям здоровья: потери зрения и слуха. Согласно исследованиям педиатров болезнь регистрируется более чем в 30% случаев. У взрослых патология встречается немного реже, но отличается тяжестью течения.
Содержание
Что такое острый синусит?
Синусит острой (а также хронической) формы – это патологический процесс инфекционно-воспалительного характера, локализующийся в придаточных пазухах носа. У человека 4 группы назальных пазух или синусов.
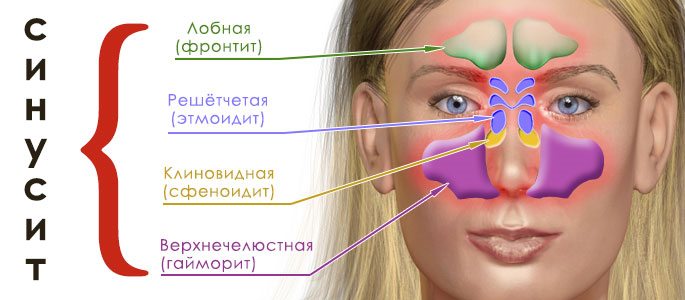
Анатомически они расположены следующим образом:
- в передней лобной доли головы, над надбровными дугами находятся фронтальная или лобная пазуха;
- глубоко под глазницами в лабиринтах решетчатой кости находятся решетчатые пазухи или этмоидальные;
- в глубине черепа под нижним сегментом гипофиза расположена одиночная клиновидная пазуха;
- в области верхней челюсти вблизи от носа – гайморовы синусы.
Придатки расположены таким образом, что соединяются с носовой полостью отверстиями, а также приближен к крупным сосудам и головному мозгу, поэтому запускать лечение острой формы болезни недопустимо. Пазухи – это полости, поверхностный слой выстлан железистым и мерцательным эпителием. Синусы разделены перегородками, могут быть углубления и бухты.
Основные функции носовых придатков:
 циркуляция воздуха, его согревание и увлажнение перед проникновением в носоглотку;
циркуляция воздуха, его согревание и увлажнение перед проникновением в носоглотку;- защита костей черепа и лица от механических травм.
Воспалению может подвергнуться одна или несколько придаточных пазух в результате простуды или иной респираторной инфекции. В большинстве случаев синусит принадлежит к вирусной этиологии, но острый характер течения указывает на бактериальное инфицирование придаточных полостей.
Код по МКБ 10
В международной классификации болезней (МКБ 10) острому синуситу (ОС) присвоены следующие коды:
- нагноение, абсцесс, эмпиема, воспаление и инфекция – J01;
- верхнечелюстной острый синусит – J0;
- фронтальный острый синусит – J1;
- этмоидальный острый синусит – 2;
- сфеноидальный ОС – J01.3;
- пансинусит – J01.4;
- другой и неустановленной этиологии ОС – J8 и 01.9 соответственно.
Для хронической стадии имеется другая классификация. Отличительной чертой острого патологического процесса от хронической формы является интенсивность, длительность не более 8 недель и клиническая картина.
Формы заболевания
Придаточные околоносовые пазухи именуются синусами, то есть синусит – это общее понятие воспаления пазух. В свою же очередь синусы классифицируются по формам патологии. В зависимости от того где локализован очаг воспаления, острый синусит подразделяется на:
При гайморите – воспалительный очаг расположен с одной или обеих сторон в верхнечелюстной пазухе. Этмоидит протекает в решетчатых лабиринтах, сфеноидит поражает полости клиновидной кости. Фронтит локализуется в лобных долях с правой или с левой стороны, возможно двустороннее инфицирование.Патологический процесс может затронуть не одну, а несколько придаточных пазух. Такое состояние именуется пансинуситом, и считается самой тяжелой формой заболевания в остром периоде.
Острый синусит может двусторонним, право- или левосторонним, за исключением сфеноидита (это непарный носовой придаток). Кроме того болезнь протекает в трех стадиях:
- легкая;
- среднетяжелая;
- тяжелая.
Характер патологического процесса бывает гнойный, серозный, некротический и геморрагический. Возбудителями болезни являются микроорганизмы, преимущественно грамнегативного генеза, а также грибки и простейшие.
Причины возникновения заболевания
Возникновение заболевание связано со снижением работы иммунной системы человека. Основной причиной болезни является проникновение вирулентного организма в носовую полость, а оттуда с потоком воздуха в один из синусов (или несколько). При правильно работающей иммунной системе, организм вырабатывает клетки, «пожирающие» вирусы, и синусит проходит, не успев развиться до первой легкой степени.
 Однако в результате устойчивости вируса или повторном проникновении микробов защитные силы организма ослабевают, и патология развивается дальше. Возникает насморк. При отсутствии противовирусного лечения в околоносовых придатках накапливается слизь, увеличивается температура, присоединяется бактериальная инфекция.
Однако в результате устойчивости вируса или повторном проникновении микробов защитные силы организма ослабевают, и патология развивается дальше. Возникает насморк. При отсутствии противовирусного лечения в околоносовых придатках накапливается слизь, увеличивается температура, присоединяется бактериальная инфекция.
Оптимальные условия для жизнедеятельности микробов: замкнутое пространство, отсутствие притока воздуха и увеличенная температура. Наличие патогенных агентов означает обострение заболевания или начало острой формы патологии. Бактерии способствуют усилению образования серозной слизи – гноя. Острый гнойный синусит может закончиться летальным исходом.
Грибковые инфекции возникают на фоне лечения антибактериальными препаратами местного действия, ли могут мигрировать с током лимфы. Грибковые поражения – явление редкое, по сравнению с вирусным патогенезом.
Если признаки острого синусита не исчезают в течение 5-6 дней, значит, возбудителем явился микроб, или же бактерия присоединилась на фоне снижения иммунитета при ОРВИ.
Факторы риска
Спровоцировать воспаление в синусах могут заболевания различного генеза и провокационные внешние факторы. Особое место занимают эндогенные факторы:
 генетические заболевания (муковисцидоз);
генетические заболевания (муковисцидоз);- болезни желудка и пищевода;
- инфекции ротовой полости;
- стоматологические заболевания с гнойными очагами;
- врожденные аномалии строения пазух околоносовых;
- иммунодефицитные состояния.
К экзогенным (внешним) факторам относятся:
- активное и пассивное курение;
- травмы носа и лицевой части головы;
- хирургические манипуляции носовой полости, в частности операции с применением назотрахеальной интубации;
- аллергические реакции;
- вдыхание паров химических соединений (профессиональный синусит);
- хроническая форма синусита.
При установленном заболевании, провокационные внешние и внутренние факторы могут усугубить процесс, и вызвать различного рода осложнения. Лечение острого синусита долгое и комплексное.
Симптомы острого синусита
Клиническая картина острого синусита отличается интенсивностью симптомов. К специфическим признакам болезни независимо от месторасположения очага относятся:
 головная боль;
головная боль;- чувство распирания изнутри;
- изменение тембра голоса;
- нарушения восприятия запахов;
- извращение вкусовых качеств;
- отсутствие носового дыхания;
- не бронхиальный кашель.
Стремительное развитие болезни происходит на фоне общего недомогания в виде лихорадки, интоксикации и потере аппетита. Пациент жалуется на бессонницу и хроническую слабость. В зависимости от вида синусного воспаления установлены симптомы, присущие именно этому типу.
Острый гайморит
Внезапное возникновение признаков – особенность гайморита. Характерная симптоматика у пациента:
 резкое повышение температуры;
резкое повышение температуры;- болезненность верхнечелюстных синусов при пальпации;
- чувство сдавливания;
- отечность и покраснение глаз;
- усиление боли при наклонах головы;
- распространение болевого синдрома по всей половине лица;
- носовое дыхание отсутствует;
- внешняя гиперемия пазух;
- отсутствие аппетита;
- выраженная слабость.
Проявление гайморита может быть с одной или обеих сторон лица.
Острый фронтит
Инфекционный процесс фронтальных (лобных) пазух протекает намного тяжелее гайморита, и характеризуется увеличенным риском тяжелых осложнений. Для фронтита характерны следующие симптомы:
 температура повышается до 39 0С;
температура повышается до 39 0С;- ринит сопровождается ринореей гнойно-катарального характера;
- головная боль преимущественно в лобной кости;
- светобоязнь;
- гиперемия и отечность век;
- боль распространяется на переносицу и выражается как чувство распирания;
- надбровные дуги болезненны при пальпации.
Симптоматика усиливается в геометрической прогрессии, и может достигнуть своего апогея через 1-2 дня с момента возникновения острой формы фронтита.
Острый сфеноидит
Воспаление клиновидного придатка сопровождается головной болью (преимущественно затылка), субфебрильной температурой и дискомфортом в области глазниц. Особенность сфеноидита – сочетание с этмоидитом. Насморк может отсутствовать, так же как и обильные слизистые выделения из носа.
Острый этмоидит
К специфическим признакам острого этмоидита относятся:
 снижение обоняния;
снижение обоняния;- головная боль и боль у корня носа;
- чувство распирания изнутри переносицы;
- гнойный характер носовой слизи;
- отек век;
- повышение температуры;
- потеря аппетита;
- затрудненное носовое дыхание или полное его отсутствие.
Интенсивность симптомов определяется стадией выраженности. Так при легкой или начальной стадии клинические проявления патологического процесса слабо выражены, а при тяжелой – трудно поддаются симптоматическому и адекватному лечению.
Симптомы протекания болезни у детей
В отличие от взрослых острый синусит у детей протекает тяжелее. Связано это с индивидуальным восприятием симптомов ввиду возраста. Заболевание может развиться у детей грудного, дошкольного и младшего школьного возраста.
 Ведущее место в педиатрии занимает острый этмоидит (воспаление решетчатых долей). Заболевание протекает тяжело, дети жалуются на острую головную боль со всеми вытекающими: нарушение памяти, общая слабость, ухудшение слуха и зрения. Патологический процесс чаще встречается у детей 6 – 9 лет. При легкой стадии отмечаются начальные симптомы, общие для простудных инфекций и респираторных вирусных заболеваний. Второе место принадлежит гаймориту. Фронтит и сфеноидит регистрируются реже, но не являются исключением.
Ведущее место в педиатрии занимает острый этмоидит (воспаление решетчатых долей). Заболевание протекает тяжело, дети жалуются на острую головную боль со всеми вытекающими: нарушение памяти, общая слабость, ухудшение слуха и зрения. Патологический процесс чаще встречается у детей 6 – 9 лет. При легкой стадии отмечаются начальные симптомы, общие для простудных инфекций и респираторных вирусных заболеваний. Второе место принадлежит гаймориту. Фронтит и сфеноидит регистрируются реже, но не являются исключением.
Синусит любой локализации возникает у новорожденных детей по нескольким причинам, в частности как осложнение пневмонии.
Признаки синусита у детей разных возрастов:
- у грудных и новорожденных преобладают общие симптомы: гипертермия, капризность, крик по установленной причине, кашель и изменение тембра, интоксикация;
- симптомы у детей 3-6 лет: головная боль, болезненность лица, насморк, изменение характера слизи, интоксикация. Дети становятся вялыми, бессильными.
- старше 6 лет: симптомы схожи с признаками патологии у взрослых людей, но отличаются интенсивностью, не исключены стреляющие боли в носовых пазухах.
Клиническое проявление синусита зависит от локализации, характера течения и второстепенных болезней.
«Стреляющая боль» синусов независимо от возрастной категории указывает на наличие гноя в полостях придаточных пазух.
Тяжелая степень этмоидита и гайморита протекает в виде общих и местных симптомов. У детей нарушается слух, появляется светобоязнь, присутствует насморк и слизистые выделения серозного характера. Любая форма острого синусита предполагает госпитализацию малыша для предупреждения неблагоприятных осложнений и облегчения состояния ребенка.
Осложнения
Несвоевременное обращение за квалифицированной помощью может привести к серьезным осложнениям. Последствия заболевания могут иметь фатальный исход. При острой форме синусита возможны: менингиты, гнойные воспаления окружающих органов и тканей, инфицирование глаз, отит. Не исключен переход острой формы в стадию хронизации. Своевременное лечение предотвратить отрицательные последствия. Опасность недуга заключается в том, что инфекционно-воспалительные процессы протекают в непосредственной близости к головному мозгу.
Диагностика
Диагностика острого синусита у взрослых и детей проводится одинаково:
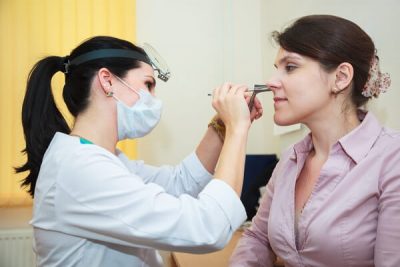 Риноскопия – позволяет изучить строение носовой полости и предположить место воспалительного очага.
Риноскопия – позволяет изучить строение носовой полости и предположить место воспалительного очага.- Рентгенография придаточных пазух.
- Ультразвуковое исследование, а при необходимости допплерография для уточнения кровоснабжения полостей.
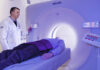
- МРТ и КТ синусов – позволяет не только определить место нахождения инфекции, но выявить стадию и характер течения.
Для полноты клинической картины проводятся лабораторные анализы крови: общий и биохимический, и общий анализ мочи. Немаловажную роль занимает бактериологическое исследование слизистого отделяемого из носоглоточной полости для выявления возбудителя и подбора терапии для его устранения. Острый синусит имеет бактериальный патогенез, поэтому ставится реакция на чувствительность патогенного агента к группам противомикробных (антибактериальных) средств.
Лечение острого синусита
Противосинуситная терапия включает в себя несколько типов консервативного лечения. Это и применение лекарственных форм, физиотерапии, нетрадиционных народных способов. При отсутствии желаемого эффекта проводится хирургическое вмешательство.
Медикаментозное
Для лечения острой формы недуга применяются:
 Антибактериальные препараты общего и местного действия, преимущественно с широким спектром применения. Это могут быть пероральные антибиотики пенициллинового ряда, растворы для парентерального введения, спреи для местного удаления возбудителя.
Антибактериальные препараты общего и местного действия, преимущественно с широким спектром применения. Это могут быть пероральные антибиотики пенициллинового ряда, растворы для парентерального введения, спреи для местного удаления возбудителя.- Сосудосуживающие местные лекарственные препараты в виде капель и спреев. Необходимы для снятия отечности и восстановления кровоснабжения пазух.
- Растворы для промывания – для устранения слизи и увлажнения оболочек носа.
- Антигистамины – таблетки или суспензии (в зависимости от возраста больного). Противоаллергическая терапия необходима для устранения отека и предупреждения усиления симптомов второстепенных заболеваний.
Подбор лекарственных препаратов подбирается с учетом формы болезни, возраста пациента, степени патологического процесса и имеющихся клинических проявлений. Самостоятельное лечение недопустимо.
Ингаляции
Паровые и небулайзерные ингаляции проводят с целью улучшить состояние слизистой оболочки, и повысить местный иммунитет. Наиболее часто используют паровые ингаляции с эфирными маслами. Перед проведением важно получить одобрение врача, так как при некоторых состояния прогревание носовых пазух не допускается.
Небулайзерные ингаляции – эффективный способ лечение ЛОР органов. Составом камеры может выступать физиологический раствор, минеральная вода, интерферон и специальные растворы, к примеру, ингаляции с Мирамистином. Дети процедуру переносят гораздо легче по сравнению с паровым методом. Ингаляции – обязательная часть лечения острого синусита.
Хирургический метод
Вмешательство хирургов проводится по двум основным причинам:
- безрезультативность медикаментозной терапии;
- развитие осложнения тяжелых форм.
Операции проводятся у детей и взрослых после тщательного обследования под общим и местным наркозом. У новорожденных хирургическое вмешательство проводится эндоназальным путем.
Физиопроцедуры
Физиотерапия способствует укреплению иммунитета и восстановлению системы кровоснабжения пораженных пазух. Наиболее подходящими физиопроцедурами являются: УВЧ, магнитолазер, микроволновая терапия и импульсы тока низких частот. Допускается массаж для устранения скопившейся слизи и восстановления носового дыхания.
Народная медицина
В качестве народных методов используют отвары для поддержания иммунитета и повышения защитных сил организма, направленных на борьбу с недугом. Настойки борются с возбудителями инфекции. Аппликации из лекарственных трав улучшают отхождение слизи и скопившегося гноя.
Часто применяют сок алоэ и каланхоэ, чесночный «дух», лекарственные травы (душица, ромашка, чабрец).
Профилактика
Предупредить воспаление околоносовых синусов можно, соблюдая несколько простых правил:
 одеваться по погоде;
одеваться по погоде;- носить головной убор;
- не выходить на улицу с мокрыми волосами;
- принимать витаминные комплексы;
- поддерживать иммунитет;
- правильно питаться и вести здоровый образ жизни;
- в сезон эпидемии простудных инфекций использовать средства индивидуальной защиты (маску).
В случае если появились первые признаки острого синусита, постараться не допустить его обострение, используя противовирусные и иммуностимулирующие медикаменты. Для предупреждения развития неблагоприятных последствий и перехода болезни в хроническую форму, следует проводить своевременное и квалифицированное лечение.
Заболевания ЛОР органов, занимают ведущие места, особенно при возникновении неблагоприятной эпидситуации. Острый синусит – частое явление, но при своевременном обращении к специалисту не грозит тяжелыми нарушениями здоровья. Для предупреждения заболевания разработано немало поливитаминных комплексов и противовирусных препаратов.


 гайморит;
гайморит;