Проблема острых воспалительных заболеваний верхних дыхательных путей, острого риносинусита (ОРС) в частности, является одной из самых актуальных в современной клинической медицине. В последние годы наблюдается рост частоты патологий носа и околоносовых пазух (ОНП), что проявляется увеличением как абсолютных (заболеваемости и распространенности), так и относительных (доля в структуре оториноларингологической патологии) показателей.
Содержание
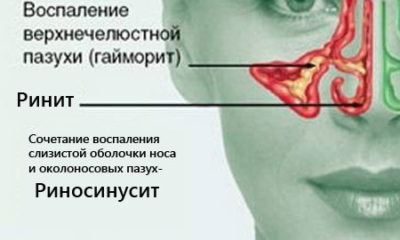
Острый риносинусит – что это такое?
Код по МКБ-10: J01.9.
 Если риносинусит продолжается более 12 недель, то его считают хроническим, до 12-ти недель — острым. Положительная динамика определяется как облегчение общего состояния пациента через 36-48 часов от начала лечения. При наличии у человека сопутствующей патологии учитывается взаимное отягчающее влияние патологических процессов и, соответственно, планируется тактика лечения.
Если риносинусит продолжается более 12 недель, то его считают хроническим, до 12-ти недель — острым. Положительная динамика определяется как облегчение общего состояния пациента через 36-48 часов от начала лечения. При наличии у человека сопутствующей патологии учитывается взаимное отягчающее влияние патологических процессов и, соответственно, планируется тактика лечения.
Специфической профилактики большинства острых респираторных вирусных инфекций не существует. Однако на сегодняшний день существует специфическая профилактика инфекций (прививки), вызванных Streptococcus pneumoniae и Haemophilus influenzae — одними из главных возбудителей бактериального острого риносинусита.
Больным, имеющим показания к проведению прививки вакцинами против Streptococcus pneumoniae и Haemophilus influenzae (в соответствии с Календарем профилактических прививок), рекомендуется сделать прививку.
При наличии сомнения в типичном течении болезни врач назначает лечение и на контрольный осмотр направляет больного к оториноларингологу. Люди с рецидивирующим ОРС направляются на консультацию к оториноларингологу на предмет исключения анатомических аномалий. Врач оценивает целесообразность в проведении консультаций стоматологом, гастроэнтерологом, иммунологом и другими специалистами с целью выявления возможной причины рецидивирующего ОРС.
При наличии у человека признаков обострений ОРС врач направляет его на госпитализацию.
Этиология и патогенез
На современном этапе острый риносинусит может быть определен как воспаление слизистой оболочки (СО) носовой полости и ОНП. Поскольку слизистая оболочка указанных областей имеет функциональную общность, воспаление анатомических структур носа и пазух чаще происходит параллельно. На сегодня существует мнение, которое разделяет большинство специалистов, о том, что термин «риносинусит» является более точным, чем термин «синусит». Причиной этого является то, что синусит типично не развивается без предварительного ринита, изолированное поражение пазух без ринита практически не проявляется (за исключением одонтогенного), и два из ведущих признаков синуситов — затруднение носового дыхания и выделения из носа — ассоциируются с симптомами ринита.
 Современный взгляд на этиопатогенез ОРС базируется на сложном мультифакторном механизме, включая комплексное воздействие целого ряда факторов: генетических, средовых, медикаментозных и некоторых других.
Современный взгляд на этиопатогенез ОРС базируется на сложном мультифакторном механизме, включая комплексное воздействие целого ряда факторов: генетических, средовых, медикаментозных и некоторых других.
До недавнего времени основные подходы к лечению острого риносинусита были только косвенно связаны с главным этиопатогенетическим звеном развития и прогрессирования воспалительного процесса — функцией ОМК. Ее способность обеспечивает восстановление функции мукоцилиарной транспортной системы — основного механизма, определяющего выздоровление. Если воспалительный процесс в ОНП не поддается санации или рецидивирует, то причину этого следует искать, прежде всего, в ОМК решетчатого лабиринта, в области выводных синусов. Это касается и одонтогенных, посттравматических и иных синуситов, рецидивирующих после, казалось бы, успешного курса консервативного лечения.
Необходимым условием реализации этиопатогенетического подхода в лечении ОРС является расшифровка и понимание базовых звеньев и этапов формирования болезни.
Симптомы острого риносинусита
К типичным симптомам и признакам острого риносинусита относятся:
 кашель, заложенность носа, гнусавость;
кашель, заложенность носа, гнусавость;- повышенная болевая чувствительность (при пальпации) над проекцией пазух или повышенная болевая чувствительность щеки или верхних зубов (при перкуссии);
- признаки вовлечения подкожной клетчатки в области орбиты, экзофтальм или нарушения глазодвигательных функций, ригидность затылочных мышц;
- плохой запах изо рта, лихорадка (не является диагностическим признаком).
При первых симптомах заболевания, нужно срочно посетить врача.
Диагностика
У людей с рецидивирующим ОРС принимают во внимание анатомические отклонения латеральной и медиальной стенок носа, обтурацию хоан аденоидной ткани или одонтогенные источники инфекции.
Риносинусит острой формы диагностируется на основании острого появления типичных симптомов, к которым относятся носовая заложенность, выделения из него, боль или сдавливание в области лица, ослабление или утрата обоняния. Другие признаки — гнойные носовые выделения, наличие гнойного секрета в полости носа, слабый ответ на деконгестанты и антигистаминные препараты, односторонняя боль над проекцией пазухи.
В пользу бактериального острого риносинусита могут свидетельствовать односторонняя боль в области лица и зубная боль в проекции верхней челюсти, сочетание односторонних носовых выделений с болью (в основном с одной стороны).
 Обязательный осмотр предусматривает обследование и пальпацию челюстно-лицевой зоны, обзор ротоглотки и зубов, при возможности — переднюю риноскопию.
Обязательный осмотр предусматривает обследование и пальпацию челюстно-лицевой зоны, обзор ротоглотки и зубов, при возможности — переднюю риноскопию.
Лихорадка не имеет диагностического значения, но если она больше 38 °С, то это может указывать на тяжесть болезни и необходимости проведения более активного лечения.
Дополнительные методики обследования рассматривают в клинически сложных случаях, при рецидивирующих или нетипичных риносинуситах, при осложнениях, в частности в отделениях реанимации и интенсивной терапии (факторами риска являются назогастральный зонд, искусственная вентиляция легких, повреждения иммунных механизмов и положение лежа). К этим методам относятся: бактериологическое обследование (мазки, смывы, аспират), радиологические методы обследования (компьютерная томография, магнитно-резонансная томография, в случае невозможности их проведения — рентгенотомография околоносовых пазух), определение содержания С-реактивного белка, СОЭ, оценка проходимости носовых путей (проба с ваткой, по возможности — проведение ринопневмоманометрии), оценка функции обоняния. Уровень С-реактивного белка больше 10 мг / л и СОЭ больше 10 мм / ч свидетельствуют в пользу острого бактериального синусита. Принятие решения о начале антибактериального лечения может базироваться на показателях содержания С-реактивного белка и СОЭ.
В случае, если пациент не согласен с оценкой степени тяжести, определенной врачом, она устанавливается самим пациентом с помощью одного из методов — визуальной аналоговой шкалы (отрезок 10 см) или собственно оценкой пациентом как «отсутствует», «легкая», «умеренная» или «тяжелая».
Обременительными симптомами у детей, которые свидетельствуют о тяжести заболевания, являются:
- респираторный дистресс-синдром (симптомы обструкции верхних дыхательных путей, затрудненное глотание, вдыхание инородного тела в анамнезе), психические расстройства (в частности потеря аппетита, снижение уровня сознания), сниженный диурез или рвота, что приводит к дегидратации;
- головная боль или ригидность затылочных мышц, что может указывать на менингит;
- сыпь;
- боль в горле более 5 дней подряд;
- симптоматика коклюша.
Лечение
Острый риносинусит принадлежит к тем болезням, выздоровление от которых в основном происходит без активной фармакотерапии, некоторая часть болезни требует патогенетического и симптоматического лечения. Незначительная часть риносинусита острой формы трансформируется в бактериальный и требует лечения антибактериальными лекарственными средствами.
 Больному предоставляется информация о естественном течении болезни, вероятных осложнениях и современных методах лечения (указывается информация о том, эффективность каких препаратов доказано, а каких нет). Также врач предоставляет пациенту сведения о рисках появления побочных реакций на лекарственные средства, которые он планирует назначить пациенту.
Больному предоставляется информация о естественном течении болезни, вероятных осложнениях и современных методах лечения (указывается информация о том, эффективность каких препаратов доказано, а каких нет). Также врач предоставляет пациенту сведения о рисках появления побочных реакций на лекарственные средства, которые он планирует назначить пациенту.
С учетом предпочтений пациента, врач принимает взвешенное решение и назначает схему лечения.
Больной информируется о целесообразности хранения (до завершения курса лечения) первичной и / или вторичной упаковки лекарственного средства, на которой указаны название, форма выпуска, доза, серия, дата выпуска, срок годности, название производителя лекарственного средства.
Пациенту сообщается, что при подозрении на появление побочных реакций (информация приводится в инструкциях к лекарственным средствам) он должен обратиться к врачу.
Больной во время каждого врачебного осмотра оценивается по эффективности лечения, наличию побочных реакций, наличию факторов, которые могут препятствовать результативности лечения.
Лечение острого риносинусита клинически сложных случаев, рецидивирующих и нетипичных риносинуситов или осложнений включает комплексный подход с учетом тяжести состояния и сопутствующей патологии, которая влияет на носовое дыхание.
Патогенетическое и симптоматическое лечение
Используются анальгетики, интраназальные и пероральные глюкокортикостероиды, солевые растворы для носа (изотонические или гипертонические) и другие препараты.
Антибактериальные лекарственные средства
Антибиотикотерапия назначается эмпирически тем пациентам, которые соответствуют критериям бактериального ОРС или тем, которые имеют тяжелое течение болезни.
 Препаратом первой линии является амоксициллин в сочетании с клавулановой кислотой. Макролиды как препараты первой линии рассматриваются в случаях, когда есть подтверждение этиологической роли атипичной флоры в возникновении бактериального ОРС или противопоказания для применения защищенных аминопенициллинов.
Препаратом первой линии является амоксициллин в сочетании с клавулановой кислотой. Макролиды как препараты первой линии рассматриваются в случаях, когда есть подтверждение этиологической роли атипичной флоры в возникновении бактериального ОРС или противопоказания для применения защищенных аминопенициллинов.
Препаратами второй линии являются цефалоспорины III поколения (цефтриаксон), фторхинолоны (левофлоксацин).
При амбулаторном лечении предпочтение отдают пероральным формам антибактериальных лекарственных средств.
Хирургическое вмешательство
Показания для пункции синусов: неэффективность эмпирической антибактериальной терапии; тяжелое течение ОРС с угрозой возникновения осложнений; наличие осложнений, бактериальный ОРС у пациентов с иммуносупрессией.
Наличие у пациента осложнений ОРС является показанием к проведению хирургических вмешательств, таких как дренирующие функциональные эндоскопические вмешательства на околоносовых пазухах, трепанопункция лобной пазухи, гайморо-фронтоэтмоидосфенотомия.
Осложнения
Осложнения возникают крайне редко — примерно 3 на 1000000 человек в течение года. Это примерно 1 на 12000 ОРС среди детей и 1 в 36000 ОРС среди взрослых. Частота осложнений не зависит от применения антибиотиков. В процентах они распределяются следующим образом: глазные — 60-75%, внутричерепные — 15-20%, костные — 5-10%.
Глазные осложнения: отек (реактивный) и абсцесс век, отек клетчатки и флегмона глазницы, субпериостальный и интраорбитального абсцесс.
Внутричерепные осложнения: эпидуральный или субдуральный абсцесс, мозговой абсцесс, менингит, энцефалит, тромбоз верхнего сагиттального и кавернозного синусов.
К костным осложнениям принадлежит остеомиелит костей лицевого черепа.