Гайморит – болезнь, поражающая верхнечелюстные околоносовые придатки или гайморовы пазухи. Распространенный недуг занимает лидирующие позиции среди синуситов, и часто путается пациентами с фронтитом. Отоларингологи выделили основные признаки заболевания, а также разработали методы лечения и диагностики. Согласно статистике, гайморит в легкой и осложненной форме перенес каждый 5 человек.
Содержание
Гайморит – что это такое?
Верхнечелюстные околоносовые синусы располагаются под глазницами в районе мягкой части щек с обеих сторон от носа. Пазухи представляют собой полостные образования, с множеством выступов и углублений. Слизистая выстлана тремя слоями эпителия. Самый нижний соединяется с надкостницей, верхний эпителий имеет реснички. Верхнечелюстные синусы соединяются с носовой полостью с помощью тонких трубочек, через которые поступает воздух. При возникновении патологического процесса, либо под влияние патогенных агентов доступ воздуха затрудняется, или прекращается полностью. В результате развивается воспаление.
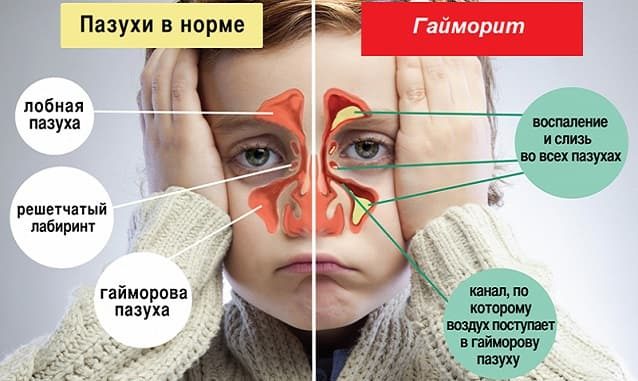
Нормально функционирующие гайморовы пазухи необходимы человеку, так как на них возложен целый ряд важных функций:
- согревание циркулирующего воздуха;
- контроль атмосферного и внутричерепного давления;
- защита от механических травм лицевых костей и головы;
- продвижение воздуха к носовой полости за счет движения ресничек железистого эпителия;
- увлажнение и очищение воздуха, а также насыщение последнего кислородом.
Ввиду дефицита внешнего воздуха в полостях повышается температура, что приводит к благоприятным условиям для размножения условно-патогенных агентов.
 Условно-патогенные микроорганизмы – это представители нормальной микрофлоры организма, однако в увеличенном количестве они представляют определенную опасность ля человека.
Условно-патогенные микроорганизмы – это представители нормальной микрофлоры организма, однако в увеличенном количестве они представляют определенную опасность ля человека.
Микробы раздражают верхний эпителиальный слой, выделяют токсины, «отравляющие» клетки железистого эпителия. Образуются гнойные массы, распределяющиеся по бородкам придаточной верхнечелюстной пазухи. Пациент испытывает боль, дискомфорт, упадок сил. Усугубление патологического процесса пропорционально длительности недостатка притока кислорода.
Гайморит принадлежит к заболеваниям ЛОР-органов. Ему присвоен код по МКБ-10: J01 и J32 (в зависимости от формы). Симптоматика зависит от степени патологического процесса. Диагностика и своевременное лечение позволяют избежать плачевных последствий.
Виды гайморита
Верхнечелюстной синусит классифицируется не только по форме патологии, но и по причинам, приведшим к воспалению. Также заболевание различается характером течения и клинической картиной.
По форме патологии
Гайморит в зависимости от формы недуга разделяется на острый и хронический процесс. Острому процессу соответствует явная клиническая картина, с выраженной интенсивностью, и длительность не более 3 недель. Недуг в острой форме имеет отличительные признаки, однако точная диагностика и правильный диагноз может поставить отоларинголог.
 Хронический гайморит (МКБ 10, J32) – это переход острой формы при отсутствии или неправильно подобранном лечении воспаления. В стадию хронизации недуг переходит при наличии клинических симптомов более 45 дней. Симптомы ХГ возникают несколько раз в год при каждом снижении иммунитета.
Хронический гайморит (МКБ 10, J32) – это переход острой формы при отсутствии или неправильно подобранном лечении воспаления. В стадию хронизации недуг переходит при наличии клинических симптомов более 45 дней. Симптомы ХГ возникают несколько раз в год при каждом снижении иммунитета.
Это важно! Хроническая форма верхнечелюстного синусита крайне тяжело поддается лечению и приводит к опасным осложнениям, вплоть до вовлечения в патологический процесс органов-соседей.
Гайморит в стадии хронизации регистрируется несколько реже у пациентов среднего и престарелого возраста. У детей такая форма встречается крайне редко. В особой группе риска, лица с иммунодефицитом.
Также существует переходная или подострая форма верхнечелюстного синусита. Подострая форма указывает на переход в хроническую форму болезни, а также при усилении клинических признаков гайморита.
По очагу инфекции
Гайморовы пазухи расположены с обеих сторон носа, и воспаляться могут по очереди, независимо друг от друга и одномоментно. Существует несколько вариантов патологии:
- левосторонний гайморит – воспалительный процесс локализован в левом околоносовом придатке;
- правосторонний – очаг инфекции в правой полости;
- двусторонний – инфекция поразила обе полости.
Двусторонний гайморит может начинаться с одной из сторон, и с током крови поражать соседнюю полость. Либо возникать одновременно, например, при имеющемся синусите иной этиологии.
По патогенному агенту
Вызвать воспаление гайморовых пазух могут микробы (независимо от грам-принадлежности), вирусы, микозы. Определить вид возбудителя можно с помощью характера слизистых выделений и клинических признаков болезни.
По причинам воспаления
К гаймориту приводят различные причины, но врачи выделяют основную классификацию по этому параметру. Итак, гайморит может быть:
 полипозным;
полипозным;- катаральным;
- аллергическим;
- атрофическим;
- гнойным;
- одонтогенным.
Кроме того выделяются еще несколько форм гайморита по причинам. Это продуктивный, некротический и экссудативный. При установлении диагноза важно определить причину болезни, и стадию патологического процесса. Так, например, считается, что катаральная (экссудативная) форма верхнечелюстного синусита – это начало недуга, а некротический (гнойный) процесс – запущенная стадия, которая может привести к опасным последствиям.
Причины возникновения
ЛОР-заболевание возникает по многим причинам. Это может быть влияние патогенного или вирулентного агента, аллергена-раздражителя, или результат механической травмы. Необходимо подробно разобрать основные причины верхнечелюстного синусита:
- Вирусные и бактериальные инфекции верхних и нижних органов дыхания. К таковым заболеваниям относятся ринит, фронтит, фарингит, бронхит и даже туберкулез. Из-за патологии системы дыхания увеличивается риск застоя слизистого секрета в носоглоточной полости. Затрудненное поступление воздуха лишь «подстегивает» распространение инфекции. К гаймориту может привести ОРЗ при условии отсутствия лечения и сниженного иммунитета. Инфекции вызывают катаральную форму недуга.
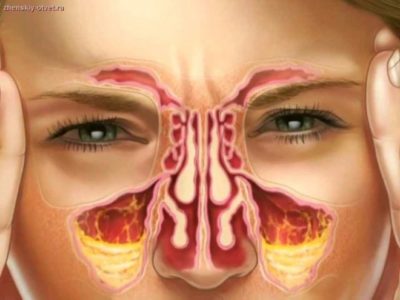 Аденоидная вегетация – еще одна патология органов верхнего дыхания. Разрастание аденоидов вызывают полипозный верхнечелюстной синусит.
Аденоидная вегетация – еще одна патология органов верхнего дыхания. Разрастание аденоидов вызывают полипозный верхнечелюстной синусит.- Механические травмы носа или области анатомического расположения гайморовых пазух. Удары, со смещением костей или образованием гематом влияют на строение эпителиальных слоев полости. К этой же категории можно отнести оперативные вмешательства (ринопластика), из-за которых возможно истончение эпителия.
- Врожденные аномалии структуры костей лица и носа. Измененная структура носовых костей (искривление носовой перегородки) негативно отражается на циркуляции воздуха и приводит к синуситам различной этиологии, в частности верхнечелюстного.
- Аллергия на пыльцу растений, шерсть животных, пыль и микрочастицы бытовой химии. В таком случае гайморит развивается из-за постоянного раздражения слизистого слоя носа и носовой полости. Аллергены с воздухом попадают в околоносовые придатки и вызывают аллергию. Гайморит такой формы всегда является хронической формой болезни.
 Назальные капли. Частое и необоснованное применение назальных капель и спреев приводит к дистрофическим изменениям слизистого слоя носовой полости. В дальнейшем изменения распространяются на близлежащие синусы. Такая ситуация возможно при неправильном лечении простуды, аллергии или ринита.
Назальные капли. Частое и необоснованное применение назальных капель и спреев приводит к дистрофическим изменениям слизистого слоя носовой полости. В дальнейшем изменения распространяются на близлежащие синусы. Такая ситуация возможно при неправильном лечении простуды, аллергии или ринита.- Заболевания зубов (в основном верхнего ряда). Одонтогенный гайморит – это гайморит, возникший из-за проблем с зубами. Гайморовы полости сопряжены с верхней челюстью, их разделяют надкостница и эпителиальные слои. Кариес, отсутствие гигиены полости рта и другие стоматологические проблемы повышают риск возникновения одонтогенного гайморита. В запущенных случаях при глубоком поражении зуба повышается риск попадания гноя в околоносовые полости.
- Иммунодефициты на фоне тяжелых заболеваний (онкология, лучевая болезнь, ВИЧ).
Кроме основных причин недуга существуют группы людей, которые склонны к воспалению гайморовых полостей. К этой группе относятся:
- медицинские работники (ВБИ);
- пекари;
- шахтеры;
- производители бытовой химии.
Также риск инфицирования значительно выше, если не соблюдены условия труда: сквозняки, чрезмерно увлажненный воздух, пересушенный климат.
Обратите внимание! Заболеть гайморитом невозможно при контакте с больными, при использовании предметов общего пользования. Однако, можно «подцепить» вирус или бактерию, вызвавшую болезнь у пациента. Не все люди подвержены заболеванию. Главную роль играет работа иммунной системы.
В большинстве случаев верхнечелюстной синусит обусловлен инфекциями носовой полости (вирусы и бактерии). На втором месте аллергии, и почетное третье место принадлежит стоматологическим патологиям.
Симптомы гайморита у взрослых
Начальные признаки гайморита схожи с клиническими проявлениями ОРВИ. Пациенты отмечают частые головные боли, заложенность носа и потерю аппетита. Специфическими симптомами синусита являются:
 чувство распирания над верхней челюстью;
чувство распирания над верхней челюстью;- заложенность носа;
- слезотечение;
- повышенная температура тела;
- острая головная боль;
- гиперемия и одутловатость лица.
Каждому виду заболевания присуща своя клиническая картина, имеющая схожие и различные симптомы. Важно отметить, что самостоятельно диагностировать тот или иной вид недуга нельзя. Этот процесс следует доверить квалифицированным специалистам.
Острая форма
Острая форма болезни отличается интенсивностью симптомов. У пациентов повышается температура. Порой градусник достигает высоких показателей. Усиливается слезотечение, головная боль. Нарушается носовое дыхание, на фоне чего человек теряет аппетит, отмечает упадок сил и слабость.
Воспаленные пазухи болезненны при пальпации, имеют снаружи красный оттенок и часто припухлые. Допускаются выделения из носа различного характера. Консистенция, цвет и структура носовой слизи зависит от причины воспаления. Острые признаки длятся от 3 дней до 1 недели. При отсутствии лечения процесс переходит в хроническую форму, но может и привести к опасным осложнениям. Острый гайморит тяжело переносится пациентами, и нуждается в немедленном лечении. Специфическим признаком острого гайморита является усиление головной боли при наклоне головы вперед, и при любых попытках сменить положение головы в расслабленном состоянии. Усиление симптомов приходится на первую половину дня.
Хроническая форма
В отличие от острого характера болезни, гайморит в стадии хронизации имеет стертые симптомы. Гипертермия незначительна или отсутствует, болит голова, затруднено носовое дыхание. Из-за постоянно открытого рта возникают болезни ротовой полости и глотки. Пациенты отмечают вялость, слабость, плохой аппетит. Так как заболевание длительное то повышается уровень психологического дискомфорта. В случае промежуточной фазы (подострой формы) не исключены подъемы температуры, кашель, слезотечение и гиперемия пазух. Хроническая форма гайморита в дальнейшем приводит к атрофическим изменениям, а порой и к опасным последствиям.
Аллергический
Причина – аллергия. Повышается местная температура (то есть внутри околоносовых синусов), при этом температура тела достигает субфебрильных показателей. Реже превалирует отметки 37 0С. Допускается ломота в теле. Постоянный зуд, жжение в носовой полости. К слезотечению присоединяется светобоязнь, головная боль, мигрень.
Аллергический гайморит – это осложнение аллергического ринита.
Для аллергического гайморита свойственно выделение слизи из носа. Характер секрета вариабелен, но чаще всего представляет собой прозрачную жидкость без посторонних включений. Если на фоне аллергии возникает бактериальная инфекция, структура слизистого отделяемого изменяется.
Вирусный
Катаральный или вирусный верхнечелюстной синусит развивается из-за внедрения вирулентного агента в придаточные пазухи. Инфекция попадает с током крови или лимфы, либо проникает из носовой полости. Клинические признаки острого вирусного гайморита:
 высокая температура тела;
высокая температура тела;- выраженная головная боль, преимущественно в лобной доли;
- раздражение слизистой глаз;
- слезотечение;
- отечность лица;
- болезненность при пальпации верхнечелюстных синусов;
- обильное выделение слизи из носа, при этом имеется отечность носовых путей.
Возникновение вирусной формы недуга всегда связано с общей вирусной патологией, например ОРВИ или ОРЗ. При гайморите данной этиологии отмечаются частые головные боли, усиливающиеся при подъеме или ином движении. Патологический процесс может перейти на другие носовые придатки, и вызвать несколько другие клинические симптомы.
Бактериальный
При бактериальном гнойном) гайморите причиной недуга является активация условно-патогенных микроорганизмов (стафилококки, стрептококки). Характерные признаки бактериальной инфекции:
 заложенность носа в течение нескольких дней;
заложенность носа в течение нескольких дней;- изменение характера слизи (преобладание желтого цвета, густая консистенция, наличие гнойных масс и неприятный запах);
- умеренное повышение температуры тела;
- покраснение глаз;
- конъюнктивит;
- гиперемия кожных покровов верхнечелюстных полостей;
- повышенная чувствительность зубов;
- боль в горле;
- кашель;
- головная боль.
При отсутствии циркуляции воздуха в гайморовы пазухи, микробы усиленно делятся, обсеменяя околоносовые и носовую полость. Бактериальный синусит может носить острую и хроническую фазу течения.
При неправильном лечении под действием бактериального агента изменяется строение слизистого слоя. Эпителий теряет функциональность и замещается соединительной тканью. Очаги такого рода приводят к образованию полипов или атрофии слизистого слоя носовой полости. Клинически полипозный и атрофический гайморит проявляются в виде постоянной заложенности носа, болезненности гайморовых пазух и выраженным отеком лица.
Грибковый
Для грибковой этиологии заболевания свойственны следующие признаки:
 зуд в носу;
зуд в носу;- отечность лица;
- слезотечение;
- изменение характера слизистого секрета (появление кровяных прожилок, гнилостный запах из носоглотки);
- полная потеря обоняния;
- головная боль.
Температура повышается редко, но стоит заметить, что часто грибковый гайморит сопряжен с вирусной или бактериальной формой. Микотическая инфекция возникает при длительной антибиотикотерапии, либо из-за непосредственного контакта с грибком (Кандида, Лептотрикс).
Температура при гайморите
Повышение температуры тела – это нечто иное, как сопротивление организма возникшей инфекции. Так как синусит – это воспалительный процесс (в данном случае, локализованы в гайморовых пазухах), то возможно повышение температуры. В отличие от других патологий органов дыхания, при гайморите гипертермия может быть различной:
 В случае грибкового поражения температура достигает н более 37,5 0С, допускается вариант без скачков температуры тела, но редко.
В случае грибкового поражения температура достигает н более 37,5 0С, допускается вариант без скачков температуры тела, но редко.- При вирусной инфекции температура повышается стремительно и тяжело сбивается. Пациентов накрывает лихорадочный синдром. Гипертермия достигает 39,5 0С.
- Для бактериального синусита характерен постепенный подъем температуры. Вначале заболевания пограничные показатели, затем увеличение до фебрильных отметок. В отличие от вирусного недуга, максимальная температура составляет не более 38 0С.
- Полипозные, кистозные и атрофических процесс в гайморовых пазухах вызывают незначительный подъем – от 36,9 до 37,3 0С.
В стадии хронизации повышение температуры имеется, но с меньшей интенсивностью. Гайморит может состоять из нескольких разновидностей одновременно, так вирусная форма часто сопровождается бактериальными и грибковыми агентами, соответственно будет иная температура – сочетанная.
Обострение
Воспаление гайморовых пазух легко переходит в хроническую форму, и тяжело поддается терапии. Для стадии обострения (или подострого периода болезни) характерно умеренное повышение температуры и отечность полости носа. Стойкая субфебрильная температура без головной боли и конъюнктивита обусловлена обострением хронического гайморита. Подострой форме характерно частая смена настроения, раздражительность, жжение в носу.
При аллергической форме болезни обострение провоцирует агрессивное действие раздражителя (пыльца, шерсть). Отличительной чертой подострого этапа считается плавное развитие клинических симптомов.
Осложнения
Воспаление верхнечелюстной околоносовой полости – опасное состояние, потому как анатомически гайморовы пазухи расположены в непосредственной близости к головному мозгу и костям черепа. Кроме того не стоит исключать гематогенный путь передачи инфекции по организму. Отоларингологи называют самые распространенные осложнения болезни:
 вовлечение в патологический процесс костной ткани: остеомиелит верхней челюсти;
вовлечение в патологический процесс костной ткани: остеомиелит верхней челюсти;- воспаление среднего уха – отит с последующей потерей слуха;
- осложненные синуситы;
- конъюнктивит и воспаление глазницы;
- инфекции органов системы дыхания (бронхит, фарингит, тонзиллит);
- развитие иммунодефицитного состояния;
- воспаление оболочек головного мозга;
- сепсис.
Помимо всего прочего, гайморит негативно сказывается на психологическом состоянии пациента. Постоянные болевые синдромы вызывают нервозность, снижают работоспособность, влияют на либидо. Болезненность становится привычным спутником пациента. Часто больные жалуются не столько на нестерпимую боль, как на психологическую потерю сил.
Осложнения верхнечелюстного синусита острой и хронической формы крайне опасны. Негативные последствия могут привести к заражению крови (сепсису), воспалению мозговых оболочек (менингиту), и как итог – к смерти больного.
Диагностика
Диагностические манипуляции проводятся отоларингологами в амбулаторных или стационарных условиях. Для подтверждения диагноза необходимо сдать ряд лабораторных анализов, и также провести риноскопию и внешний осмотр.
Внешний осмотр
Врач уточняет жалобы пациента, измеряет базальную температуру, пальпирует околоносовые придатки точечным и постукивающим методами. Важно определить интенсивность болевых признаков. Сбор анамнеза пациента позволяет расширить диагностику недуга.
Риноскопия
Необходима диагностическая манипуляция, с помощью которой выявляется структура слизистого слоя носовой полости, отечность и проходимость носовых каналов к синусам. При риноскопии производится забор биологического материала (слизистый секрет или соскоб клеток эпителия).
Лабораторные методы
Для уточнения воспалительного процесса назначается ряд анализов:
 развернутый анализ крови, включая СОЭ и лейкоцитарную формулу;
развернутый анализ крови, включая СОЭ и лейкоцитарную формулу;- бактериологическое исследование биологического материала;
- установление вида микроорганизма и подбор антибиотиков для лечения заболевания.
В запущенных случаях, проводится микробиологическое исследование пунктата, полученного в ходе процедуры «прокол гайморовых пазух».
Аппаратные способы диагностики
Гайморит – многоликое заболевание, и для подтверждения синусита, а также с целью определения стадии воспаления проводится рентгенография околоносовых придатков, КТ, УЗИ.
Рентгенография позволяет выявить очаг воспаления и скопление гноя в бороздах пазухи. Компьютерная томография выполняется в случае подозрения на хронизации патологического процесса и для выявления инородного тела (полипа, кисты, атрофированного участка). Ультразвуковая диагностика менее информативная процедура, однако, с ее помощью можно установить структуру эпителия и способность к кровоснабжению. УЗИ необходимо в случае осложнений ввиду основного заболевания.
Комплексная диагностика позволяет подтвердить диагноз, определить степень и причину недуга и подобрать наиболее правильное лечение.
Лечение
Терапия против гайморита зависит от причины патологического процесса и стадии воспаления. Самолечение в этом случае недопустимо. Терапия состоит из нескольких частей и назначается специалистами после проведенной диагностики.
Лечение гайморита может быть консервативным и оперативным способом. Особую роль занимает профилактика и своеобразная диета.
Медикаментозное лечение
Болезнь гайморит – тот вид патологии, при которой применяются антибиотики широкого спектра действия и противовирусные средства. Цель медикаментозного лечения – устранение возбудителя и предотвращения перехода болезни в хроническую форму. Наиболее распространенные препараты в лечении верхнечелюстного синусита:
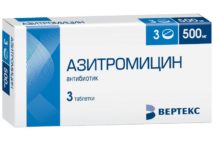
 Антибиотики широкого спектра действия. После определения морфологических свойств микроба подбирается индивидуальные лекарственные средства: Амоксиклав, Флемоклав,Флемоксин (представители амоксициллина). Антибиотики принимают трижды в день. Также лечение дополняют местными препаратами антибактериального действия: Изофра и Полидекса. Антибиотикотерапия эффективна в начальных стадиях болезни.
Антибиотики широкого спектра действия. После определения морфологических свойств микроба подбирается индивидуальные лекарственные средства: Амоксиклав, Флемоклав,Флемоксин (представители амоксициллина). Антибиотики принимают трижды в день. Также лечение дополняют местными препаратами антибактериального действия: Изофра и Полидекса. Антибиотикотерапия эффективна в начальных стадиях болезни.- Противовирусные препараты. Полиоксидоний, Виферон, Кагоцел, Тамифлю, Циклоферон – популярные препараты противовирусного действия. Их прием необходим для максимального разрушения вирулентного агента и подъема иммунитета. Режим дозирования медикаментов зависит от самого лекарства и причины гайморита.
- Антигистаминное лечение. Супрастин, Диазолин, Кромогексал – лекарственные средства, назначаемые при аллергии. Если синусит явился осложнением полипозной аллергической реакции, то терапию разбавляют антигистаминами общего и местного действия.
- Капли в нос с антибактериальным и сосудосуживающим действием. Назальные спреи позволяют быстрее проникнуть лекарственным веществам к эпицентру патологического процесса. При гайморите преимущество отдается маслянистым капельным средствам. Сосудосуживающая терапия позволяет снять отечность носоглотки, восстановить приток воздуха в гайморовы пазухи и увлажнить слизистые слои. Кроме сосудосуживающих капель врачи назначают «сложные» капли, противовоспалительные и антигистаминные капли.
- Физиотерапия – еще один метод консервативного лечения. Физиопроцедуры назначаются строго врачом, так как имеется ряд противопоказаний при гайморовом синусите.
Консервативное лечение применимо в начальных (неосложненных) этапах воспаления. В случае хронизации процесса или при переходе в подострую фазу терапия имеет явные различия. Важно отметить, что самолечение не приведет к благоприятному исходу.
Операционное вмешательство
Под операцией при гайморите подразумевают прокол для доступа в гайморову полость. Процедура необходима в случае усугубления клинической картины, при острой необходимости эвакуировать гной из синусов, а также для получения биологического материала для исследования. Методы хирургического лечения:
- Пункция – распространенная процедура, которая позволяет откачать гной из полости и ввести антибактериальный раствор. Операция проводится под местной анестезией. Такой метод лечения позволяет избавиться от заболевания.
- Септопластика – процедура по коррекции искривленной носовой перегородки, из-за которой развивается гайморит.
- Конхотомия – хирургический способ лечения, при котором удаляется гипертрофированная слизистая оболочка носовых путей.
- Полипотомия – удаление кист и полипов для нормализации функции дыхания.
Операционный способ подбирается индивидуально, учитывая интенсивность болезни и причину патологии. Чаще всего проводится процедура «прокола», несколько реже удаление гипертрофированных очагов. Цель хирургического вмешательства – полное избавление пациентов от воспалительного процесса.
Народная медицина
Отдавая предпочтение народной медицины, следует учесть, что вылечить гайморит, таким образом, невозможно. Нетрадиционное лечение – это поддерживающий метод терапии. Народные методы сводятся к местному применению маслянистых капель и растворов для промывания. Иммунитет поднимается с помощью отваров, чаев и лечебных настоек.
 Капли из лукового сока – применяются после санации носовых путей не более 3 раз в день. Средство оказывает противовоспалительное и противогрибковое действие.
Капли из лукового сока – применяются после санации носовых путей не более 3 раз в день. Средство оказывает противовоспалительное и противогрибковое действие.- Ватные турунды, пропитанные морковным или свекольным соком (предварительно овощной концентрат разводят водой).
- Масла из облепихи, туи или персика в виде капель (изготавливаются самостоятельно, либо приобретаются в аптеке). Масла положительно влияют на слизистый слой, равномерно распределяются.
- Отвар из калины, чабреца и ромашки – мощное иммуностимулирующее средство, с противовоспалительным эффектом.
- Солевой раствор – метод народной и традиционной медицины. Соль уничтожает патогенную флору, увлажняет слизистую и способствует усиленному выделению гнойных масс.
Применение тех или народных рецептов следует обсудить с врачом, потому как не исключено риск аллергической реакции и осложнение воспаления.
Питание
При гайморите в пищевой рацион должны входить свежие овощи и фрукты с большим содержанием клетчатки, витаминов и минералов. Пациентам рекомендуется соблюдать питьевой баланс, при этом употреблять только минеральную воду. Строгий запрет на газированные, алкогольные и кофейные напитки.
Пища должна быть разделена на несколько частей и состоять из нескольких видов блюд. Преимущество отдается теплым супам, горячим «вторым» блюдам, кашам и морсам из шиповника и малины. Насыщение организма витаминами способствует быстрому выздоровлению. В случае хронического характера недуга, необходимо придерживаться правильному питанию.
Профилактика
Первое правило профилактики гайморита – своевременное лечение ринита и простудных инфекций. Именно из-за этих заболеваний воспаление распространяется в более глубокие синусы. Чтобы не допустить запущенность патологического процесса, следует:
 вовремя обращаться за медицинской помощью;
вовремя обращаться за медицинской помощью;- употреблять витамины;
- использовать средства защиты при нестабильной эпидемиологической ситуации;
- закаливать организм;
- правильно питаться и отказаться от курения и употребления алкогольных напитков;
- больше гулять на свежем воздухе;
- избегать переохлаждения;
- одеваться по погоде.
Простые правила позволят не только избежать негативных последствий, но и заставить иммунитет работать в полную силу.
Гайморит – опасное заболевание верхних дыхательных путей. Инфекционный процесс может поразить не только окружающие синусы, но и привести к более серьезным последствиям. Пациентам рекомендуется четко выполнять врачебные рекомендации: промывать носовые пути, принимать лекарственные препараты, следить за рационом питания и режимом дня. Своевременное обращение за квалифицированной помощью позволяет подобрать правильное лечение недуга и исключить переход в хроническую форму патологии.